
Wbrew potocznemu przekonaniu prywatne praktyki lekarskie istniały w PRL właściwie po 1956 roku, choć ich status był niejednoznaczny i zmieniał się wraz z kolejnymi etapami polityki państwa. Tuż po wojnie państwo szybko przejęło większość infrastruktury medycznej, ale jednocześnie nie zdecydowało się na całkowity zakaz indywidualnej praktyki. Lekarze, zwłaszcza dentyści, interniści, pediatrzy, często przyjmowali pacjentów we własnych mieszkaniach albo w małych gabinetach „po godzinach”. Mimo ograniczeń, w praktyce prywatna działalność stanowiła ważny filar zasilający służbę zdrowia.

Klinika Reumatologii została utworzona w 1990 roku decyzją władz ówczesnej Akademii Medycznej w Lublinie. Zanim to nastąpiło, opiekę nad pacjentami z chorobami reumatologicznymi sprawowali lekarze II Kliniki Chorób Wewnętrznych zajmującej dwa piętra północnej części Państwowego Szpitala Klinicznego Nr 4 (obecnie Uniwersyteckiego Szpitala Klinicznego Nr 4 w Lublinie). Była to jednostka, która jako pierwsza z klinik rozpoczęła działalność w nowo powstałej lecznicy - 31 marca 1964 r. jej próg przekroczyli pierwsi pacjenci. Lekarzem kierującym olbrzymim, liczącym ponad 120 łóżek, ośrodkiem był profesor zwyczajny Alfred R. Tuszkiewicz, wybitny endokrynolog i specjalista chorób przewodu pokarmowego, autor licznych prac naukowych.

Krwawiące dziąsła marynarzy, krzywica dzieci i owrzodzenia języka, wszystkie te objawy łączy jeden wspólny mianownik: niedobory witamin. Historia ich odkrycia pokazuje, jak dieta i metabolizm od zawsze kształtowały zdrowie jamy ustnej.

Wiosną 1848 roku w małym szpitalu w Szczebrzeszynie wydarzyło się coś, co na zawsze zmieniło oblicze medycyny. Dr Tadeusz Wieniawski, naczelny lekarz ordynacji Zamoyskich, po raz pierwszy wprowadził pacjentkę w narkozę eterową i przeprowadził operację bez bólu. Ten prowincjonalny zabieg postawił Lubelszczyznę w jednym szeregu z Bostonem, Wiedniem czy Paryżem – miejscami narodzin nowoczesnej chirurgii.

Średniowiecze otworzyło nowy rozdział w dziejach farmacji. W świecie islamu powstawały pracownie, które moglibyśmy dziś nazwać laboratoriami, choć były to raczej miejsca alchemicznych doświadczeń i aptekarskich praktyk. To właśnie tam badano właściwości minerałów, roślin i metali, eksperymentując z destylacją, prażeniem i mieszaniem składników. Europa początkowo czerpała wiedzę głównie z klasztorów. Benedyktyni i cystersi pielęgnowali zioła w przyklasztornych ogrodach i zapisywali receptury w zielnikach, tworząc pierwsze ośrodki leczenia i przechowywania leków. Dopiero od XII–XIII wieku pojawiły się w miastach apteki na wzór arabskich, które stopniowo przejęły funkcję centrów leczniczych i handlu medykamentami.

Od najdawniejszych czasów umiejętność leczenia była nierozerwalnie związana z dietą. Pożywienie stanowiło pierwsze lekarstwo, a granica między pokarmem a środkiem leczniczym pozostawała płynna. Stopniowo jednak człowiek zaczął rozróżniać pokarm podtrzymujący życie od lekarstw mających moc przywracania zdrowia. Tak dokonało się przejście od terapii opartej na codziennym pożywieniu do sztuki przyrządzania leków, rozwijanej w wielkich cywilizacjach starożytności: Mezopotamii i Egiptu, Grecji i Rzymu, Indii i Chin. Z tych tradycji w czasach średniowiecza wyłoniło się aptekarstwo.

W XVI wieku reformacja zmieniła nie tylko religię, ale też sposób opieki nad chorymi. W wielu krajach Europy Północnej likwidowano zakony, a wraz z nimi znikały klasztorne szpitale i przytułki. Puste infirmerie zastępowały miejskie szpitale, fundacje i domy opieki utrzymywane przez władze oraz wspólnoty obywateli. Nie były wynalazkiem reformacji, ale teraz to one zaczęły dominować, wypierając tradycyjną opiekę zakonną. Na tym tle pojawiło się pytanie: kto ma pielęgnować chorych, skoro nie zakonnice czy zakonnicy związani regułą? Miasta coraz częściej zatrudniały świeckie kobiety, chirurgom pomagali uczniowie. Ich pozycja była chwiejna i mało ceniona. A jednak to właśnie wtedy rozpoczął się długi proces, który z czasem uczynił z pielęgniarstwa nie posługę, lecz zawód, jeden z fundamentów nowoczesnej opieki zdrowotnej.

Opieka nad chorymi towarzyszy ludzkości od zawsze, ale w chrześcijaństwie nabrała szczególnego znaczenia – stała się nie tylko gestem współczucia, lecz także obowiązkiem duchowym i wyrazem wiary. Z czasem ta idea przerodziła się w praktykę instytucjonalną: przy kościołach i klasztorach powstawały infirmerie, a mnisi i mniszki stawali się pierwszymi pielęgniarzami Europy. To właśnie zakony – od benedyktynów po bonifratrów i szarytki – stworzyły fundamenty opieki szpitalnej, które przetrwały wieki i stały się częścią dziedzictwa europejskiej medycyny. Dziś, gdy mówimy o nowoczesnych szpitalach i profesjonalnej opiece medycznej, rzadko pamiętamy, że ich korzenie tkwią w ciszy klasztornych murów i w idei miłosierdzia, która w chrześcijaństwie była równie ważna jak modlitwa.

Profesor Marian Kazimierz Klamut należy do grona tych postaci, które wywarły trwały wpływ zarówno na rozwój radiologii zabiegowej w Polsce, jak i na kształtowanie akademickiego pielęgniarstwa. Jako pionier nowoczesnej diagnostyki obrazowej i wizjoner w dziedzinie edukacji medycznej dostrzegł, że pielęgniarstwo powinno stać się samodzielną dyscypliną, obecną w strukturze uniwersyteckiej.

Cykl spotkań z profesorami, osobami związanymi z Uczelnią i świadkami historii lubelskiej medycyny odsłania jej dzieje poprzez wspomnienia i refleksje. To opowieść o nauce, pasji i tradycji wpisanej w szerszy kontekst rozwoju miasta i kultury. Halina Marszałek całe życie poświęciła pielęgniarstwu i edukacji medycznej. Dorastała w trudnych realiach wojny i powojnia, gdy Polska pilnie potrzebowała nowych kadr medycznych. Jako pielęgniarka w Szpitalu Pediatrycznym w Lublinie oraz wieloletnia kierowniczka dziekanatu Wydziału Pielęgniarskiego Akademii Medycznej była nie tylko świadkiem, lecz także współtwórczynią historii polskiego pielęgniarstwa.
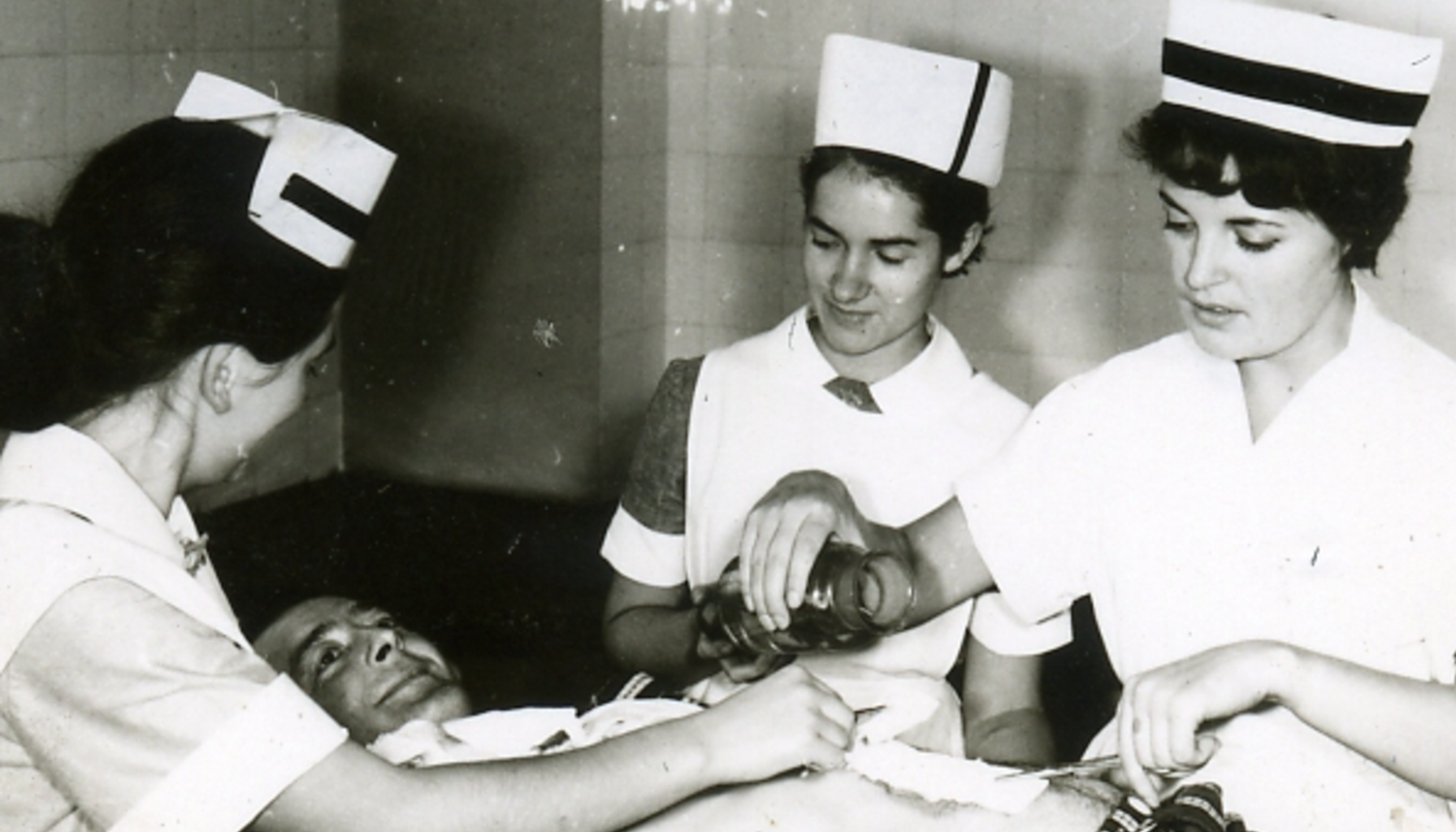
Historia opieki nad chorymi nierozerwalnie splata się z doświadczeniem empatii, troski i macierzyństwa, od wieków interpretowanych jako naturalne atrybuty kobiecości. Tradycja kulturowa utrwaliła obraz kobiety jako opiekunki chorych i potrzebujących. To przede wszystkim narracja kulturowa nadała opiece „kobiecą twarz”, choć historycznie nie można wykluczyć obecności mężczyzn w tych rolach.

W historii polskiej medycyny są postacie, które swoją działalnością wykraczają poza ramy jednej specjalności, stając się symbolami naukowego rozwoju, organizacyjnego oddziaływania i etosu służby pacjentowi. Do takich postaci należy bez wątpienia profesor Tomasz Trojanowski, neurochirurg, nauczyciel akademicki i lider środowiska medycznego w kraju i na arenie międzynarodowej.
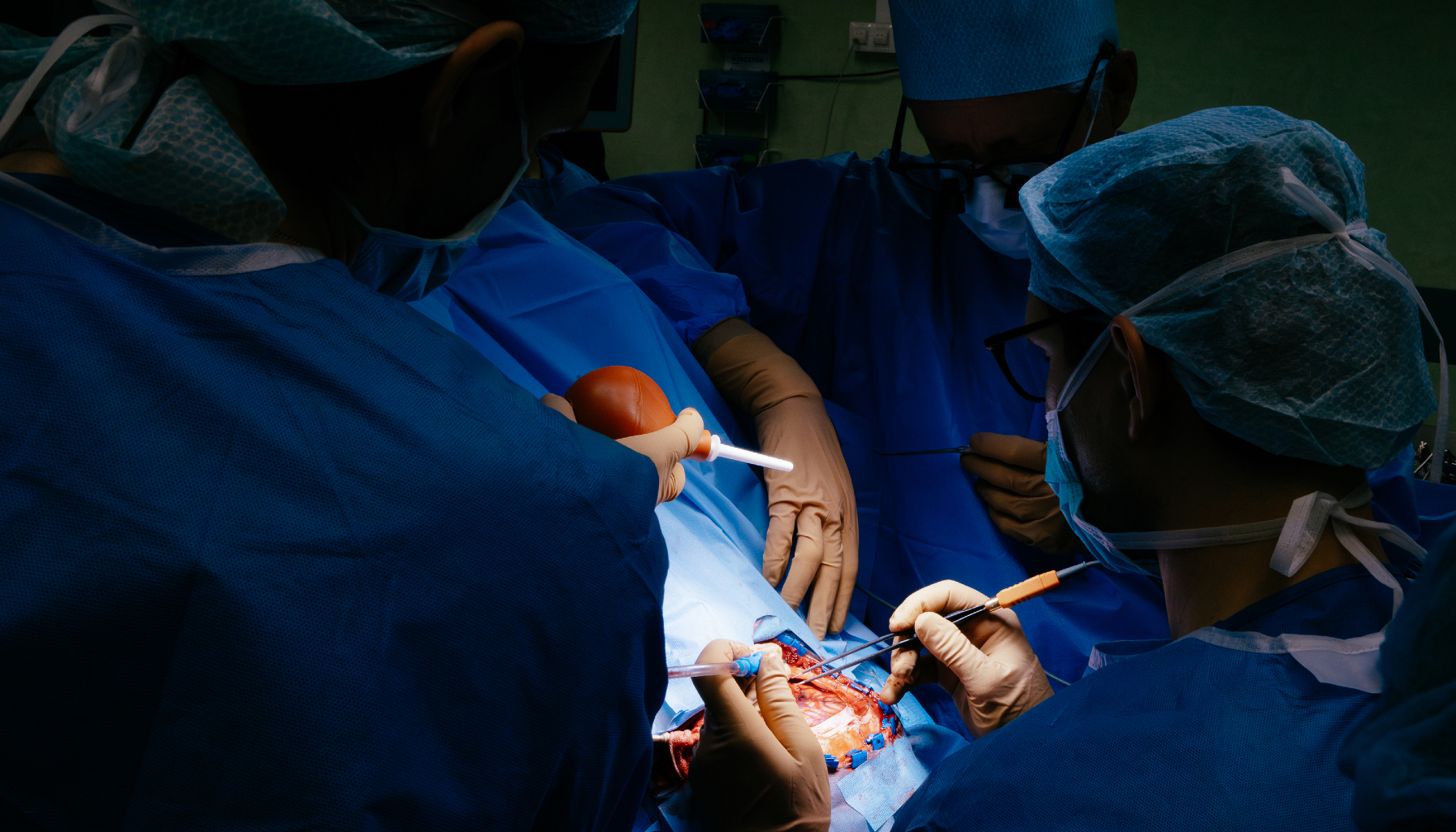
Neurochirurgia jest dzisiaj jedną z najbardziej zaawansowanych technologicznie specjalności medycznych i cieszy się też ogromnym prestiżem. Tradycje zabiegów na mózgu sięgają jednak praktyk prehistorycznych.
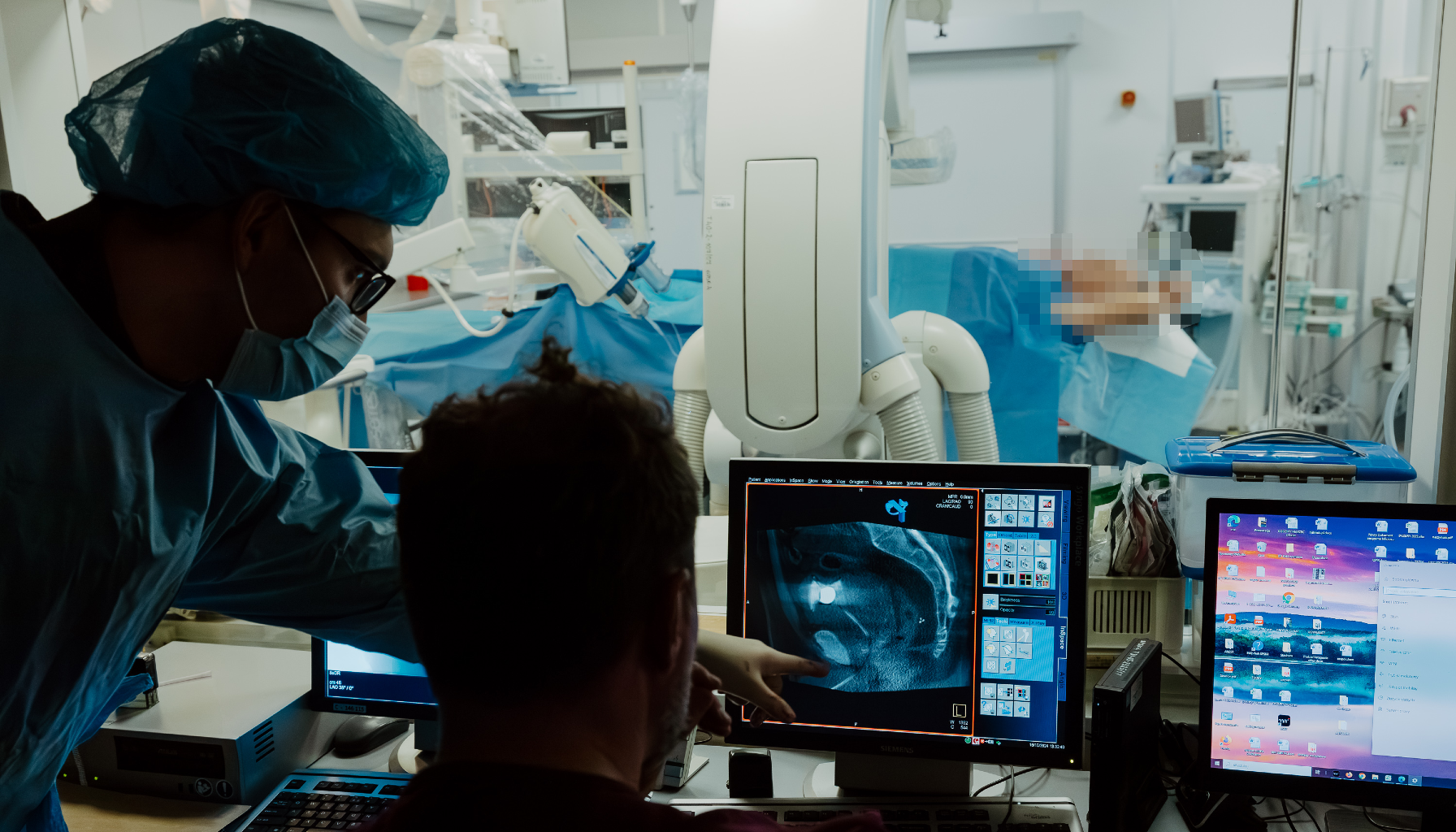
Radiologia jest dziedziną młodą w stosunku do klasycznych specjalizacji takich jak na przykład chirurgia, interna, ginekologia i położnictwo, ale już dojrzałą, o ugruntowanej pozycji i tradycji. Rozwija się od stu trzydziestu lat, od chwili przypadkowego odkrycia promieni X przez Wilhelma Conrada Röntgena (1845–1923) w 1895 roku na Uniwersytet w Würzburgu.

„Pierwsza dama radiologii zabiegowej” to tytuł, którym często określa się prof. dr hab. Małgorzatę Szczerbo‑Trojanowską. Jest ona jedną z pionierek tej dziedziny w Polsce. Wprowadziła i rozwinęła małoinwazyjne techniki leczenia schorzeń naczyniowych i nowotworowych, takie jak embolizacje, angioplastyki czy wewnątrznaczyniowe leczenie tętniaków. Przez wiele lat kierowała Katedrą i Zakładem Radiologii Zabiegowej i Neuroradiologii Uniwersytetu Medycznego w Lublinie, aktywnie działała w polskich i międzynarodowych towarzystwach naukowych i przyczyniła się do kształcenia kolejnych pokoleń radiologów zabiegowych. Za swoje zasługi została uhonorowana licznymi nagrodami i wyróżnieniami.

Opowieść o czasach, gdy wiedzę zdobywało się z atlasów, a uratowane życie bywało nagradzane… baniakiem bimbru.

W 2024 roku minęło 70 lat, odkąd swoje drzwi dla pacjentów otworzyła Klinika Ortopedii Akademii Medycznej w Lublinie. Był to pierwszy w regionie lubelskim i jeden z pierwszych tego typu ośrodków w Polsce.

Początki pneumonologii w Polsce są ściśle związane z epidemią gruźlicy, która była jedną z najpoważniejszych chorób zakaźnych w XIX i na początku XX wieku. Motyw walki z gruźlicą przyświecał również powstaniu lubelskiej pulmonologii, której historia sięga połowy ubiegłego wieku.
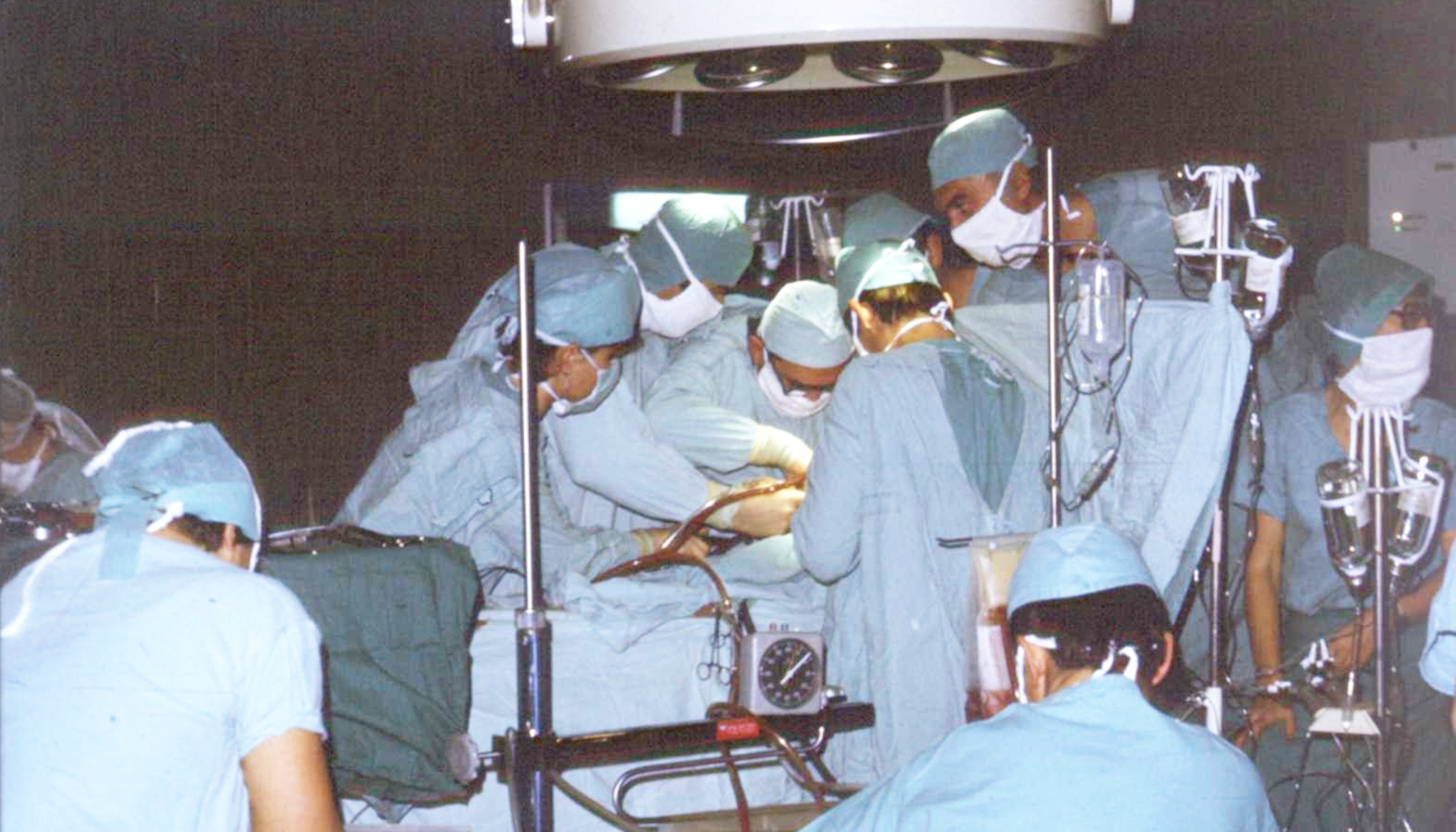
Chociaż pierwszy lubelski ośrodek kardiochirurgiczny liczy zaledwie ćwierćwiecze, tradycja lubelskiej kardiochirurgii sięga znacznie wcześniej.

Publiczne sekcje zwłok, znane jako „teatry anatomiczne”, przyciągały zarówno lekarzy, studentów medycyny, jak i szeroką publiczność zainteresowaną tajemnicami ludzkiego ciała. Największą popularnością cieszyły się w okresie renesansu w Europie. Jako widowiska edukacyjne opierały się na demonstrowaniu ludzkiej anatomii i funkcjonowania ciała. Szybko stały się też formą rozrywki.
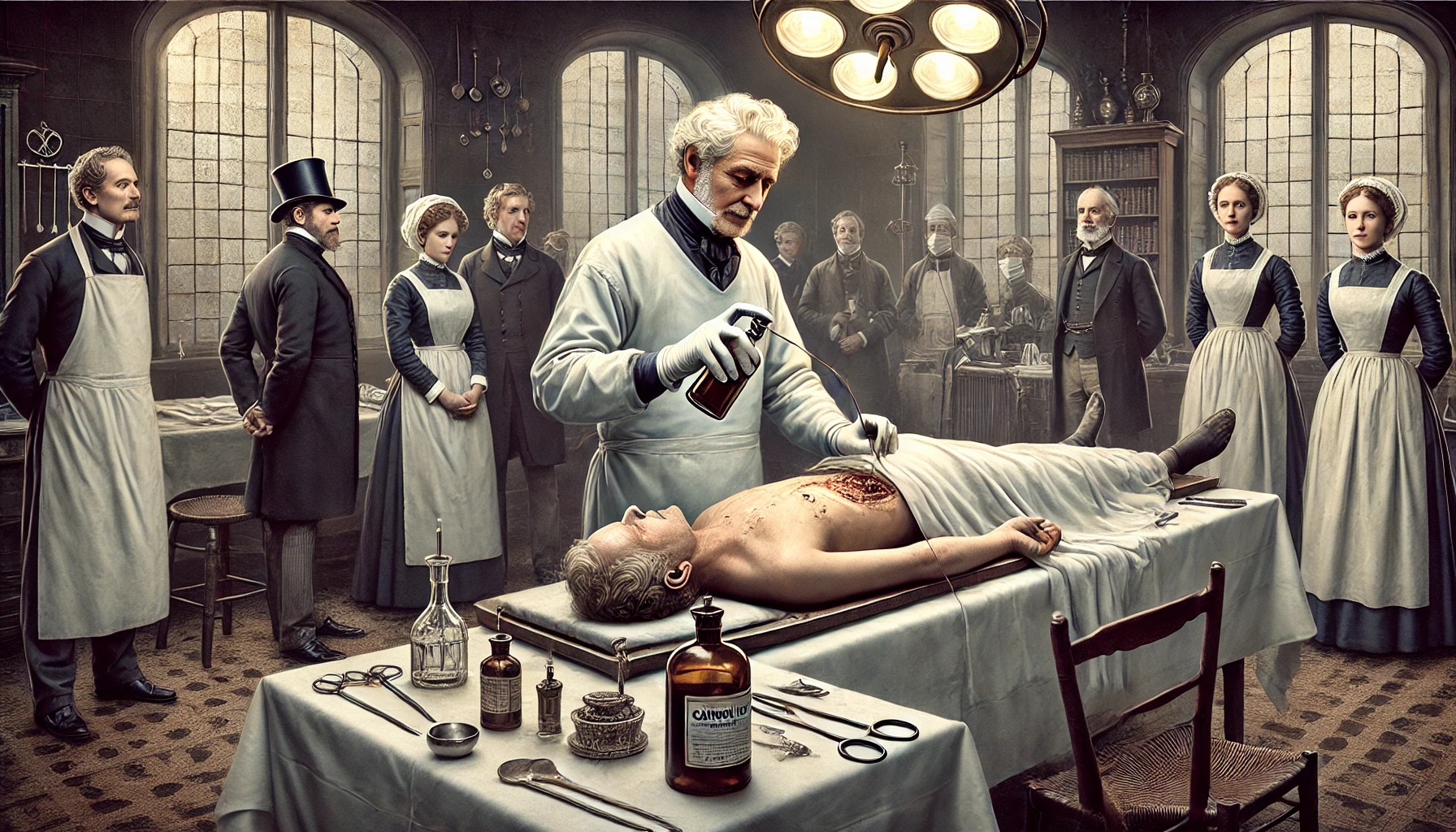
Antyseptyka, jako metoda zapobiegania zakażeniom poprzez niszczenie lub zahamowanie rozwoju drobnoustrojów, ma swoje korzenie w XIX wieku, kiedy to zrozumienie roli mikroorganizmów w zakażeniach doprowadziło do opracowania nowych metod ochrony przed infekcjami. W tym kontekście kluczową rolę odegrały odkrycia Louisa Pasteura i działalność Josepha Listera.

Przed przełomowymi odkryciami Ludwika Pasteura i Roberta Kocha zasady higieny stosowane w placówkach ochrony zdrowia pozostawiały bardzo wiele do życzenia. Nawet po zidentyfikowaniu groźnych mikrobów część lekarzy była dość sceptyczna i nie uważała za konieczne choćby mycia rąk po każdym przeprowadzonym zabiegu.
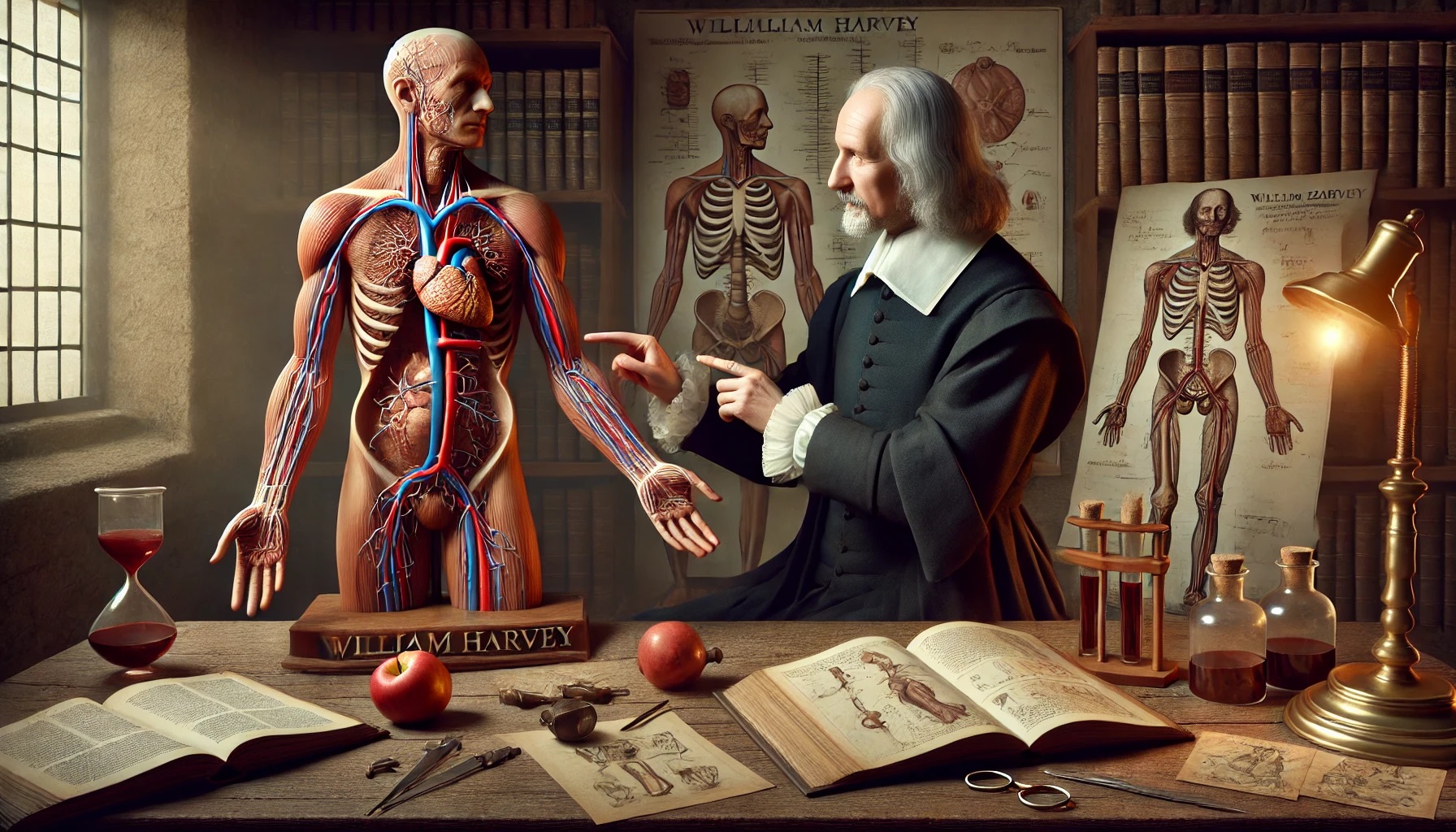
Bazując na dokładnych badaniach anatomicznych i eksperymentach na żywych zwierzętach, William Harvey dał początek niezwykle ważnemu odkryciu, które unieśmiertelniło go na wieki. To właśnie ten angielski lekarz, o osobowości naukowca, konsekwentny w działaniu, a zarazem ostrożny w osądach, odkrył krążenie krwi.

Znane powiedzenie: „nie myli się ten, co nic nie robi” mogłoby w jakimś stopniu usprawiedliwić starożytnego anatoma, który mimo dobrych zamiarów i za pewne szczerych chęci, sporo namieszał w historii medycyny. Gdyby nie Galenowe błędy i późniejsze odkrycia jego następców, rozwój tej dziedziny mógłby wyglądać zupełnie inaczej. Jedno pozostaje niezmienne - człowiek najlepiej uczy się na błędach.

Każdy z nas wie, czym jest szpital i jakie pełni funkcje. Ale czy zastanawialiście się kiedyś, co tak naprawdę oznacza to słowo i skąd pochodzi?


